子宮頸がん
子宮頸がんとは、子宮頸部にできるがんのことです。子宮頸部とは子宮の下側、腟にでている部分を指します。
子宮頸がんは女性特有のがんとしては世界で2番目に多く、本邦では乳がんに次いでかかる人が多いがんです。特に20~30代の癌では第1位となっています。子宮頸がんは現在予防可能である、数少ない悪性疾患の一つでありますが、有効な検診、ワクチンがあるにもかかわらず、特に若い女性においては罹患率が上昇しており、毎年約15,000人もの女性が新たに子宮頸がんにかかり、約3,500人が亡くなるという深刻な疾患です。
原因は何ですか?
---------------------------------
子宮頸がんのリスクファクターとしてヒトパピローマウイルス(human papilloma virus; HPV)感染は特に重要であり、子宮頸がんの90%以上から検出され、HPV感染が子宮頸がん発生と関係していることは異論のないところです。HPVは健常女性の約10-20%で認められますが、多くは自然排除されます。しかし、一部持続感染をおこし、感染した細胞に変化が起き最終的にがん細胞となります。
喫煙もリスクファクターの1つであり、女性の喫煙者では発がん物質であるNNKの濃度が子宮頸管粘液中に高濃度で検出されること、また子宮頸管の免疫機能を低下させHPVの持続感染を引き起こすとも言われています。
子宮頸がんは予防できるのですか?
--------------------------------
子宮頸がんは現在予防可能である数少ない悪性疾患の一つです。
HPVの感染がきっかけとなるため、パートナー数の制限や、日常的にコンドームをも使用することによりHPV感染を減少させる可能性があります。近年HPVワクチンによる子宮頸がんの予防が海外で始まっており。日本でもHPV16型、18型に対するワクチン(サーバリックス)と、それに加え尖圭コンジローマの原因ウイルスである6型、11型を加えたワクチン(ガーダシル)の2種類があります。最も摂取が推奨されるのは10-14歳の女性で、初交前の摂取が望ましいですが、これまでの臨床試験で45歳までの年齢層でワクチンの有効性が証明されています。検診(子宮頸部の細胞診、HPVテスト)による早期発見によりがんになる手前で発見し、予防することで、子宮摘出を回避することができさらに、がんによる死亡を防ぐことができます。
どのような症状がありますか?
月経時以外の出血、普段と異なるおりものなどの症状があります。無症状で経過し、婦人科健診時に偶然見つかる場合もあります。進行している場合、骨盤の痛み、便秘、血尿などの症状で発見される場合もあります。
どのように診断されますか?
---------------------------------
診断、進行期の判定には内診、子宮頸部細胞診、組織診、コルポスコピー(拡大腟鏡診)、超音波検査、膀胱鏡、直腸鏡、CT検査、MRI検査などがあります。
細胞診の結果はどのようにでるのですか?
---------------------------------
ベセスダシステムを用いて分類を行っています。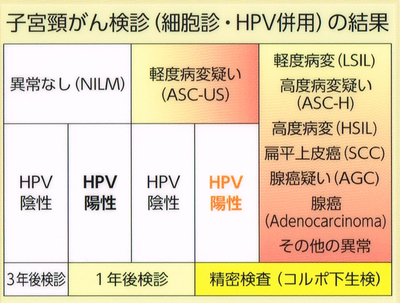
(研修ノートNo.90「婦人科外来診療のための細胞診・組織診のすべて」より引用)
細胞診の結果により精密検査(コルポスコピー、組織診)へ進む場合があります。子宮頸がんは、異形成という前がん状態を経てがん化することが知られており、この状態を発見することが検査の目的です。
子宮頚部「異形成(いけいせい)」とはなんですか?
---------------------------------
HPVが排除されず、持続感染をおこし、その一部が異形成をおこし、そして異形成の一部が上皮内がんとなり、さらにその一部が浸潤がんになっていきます。
この異形成は、がんになる前の病変(前がん病変)で、軽度異形成→中等度異形成→高度異形成を経て、がん化していくと考えられています。
中等度異形成の約10%、高度異形成の約20%ががんに進行するとされています。
子宮頸がんの「進行期」とはなんですか?
---------------------------------
「進行期」はがんの広がりの程度を示します。
子宮頸がんの進行期は、治療開始前に決定します。
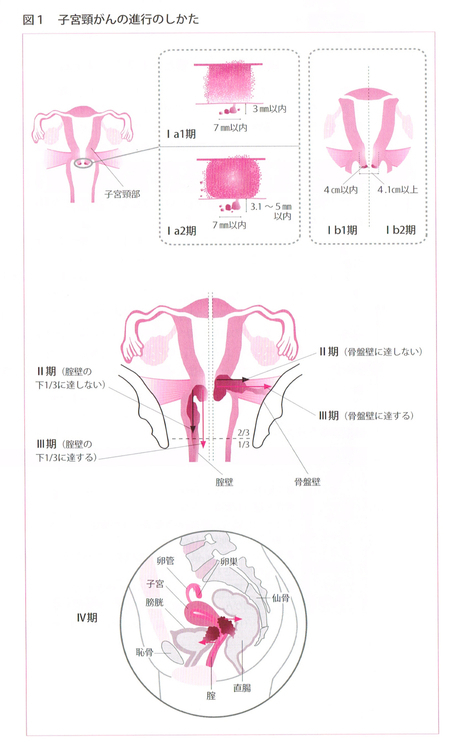
(患者さんとご家族のための子宮頸がん・子宮体がん・卵巣がん治療ガイドラインの解説[編集]日本婦人科腫瘍学会より引用)
どのような治療がありますか?
------------------------
進行期や年齢、合併症など患者さんそれぞれの状況に応じて 1手術療法 2放射線治療 3化学療法(抗がん剤による治療) を選択します。
比較的早期で、可能であれば手術〈広汎子宮全摘術〉での摘出を行います。当科は低侵襲手術である先進医療<腹腔鏡下広汎子宮全摘術>の実施認定施設となっております。より低侵襲で、合併症が少なく、早期復帰が可能なこの手術を希望される方はこちらをご覧下さい。
またある程度進行している場合、また患者さんの年齢や、全身の状態によっては23の治療の併用を選択します。
当科では、今後妊娠の希望がある場合、Ib1期までの患者さんに対しては広汎子宮頸部全摘術を行うことができます。当科では子宮と膀胱に行く神経を可能な限り温存する広汎子宮頸部全摘術を実施しております。詳しくはこちらをご覧下さい。
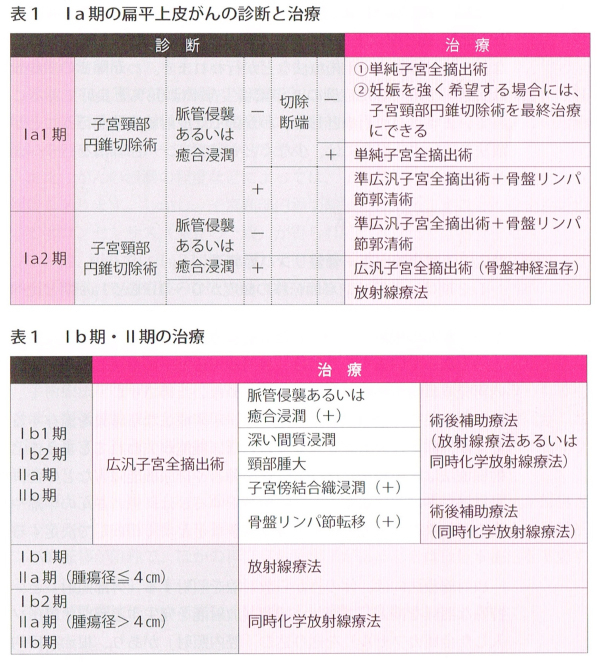
(患者さんとご家族のための子宮頸がん・子宮体がん・卵巣がん治療ガイドラインの解説[編集]日本婦人科腫瘍学会より引用)
1.手術療法
子宮頚部を円錐状に切り取る子宮頚部円錐切除術や、子宮全体を摘出する単純子宮全摘術、子宮を支える靭帯や膣の一部も含めて切除する準広汎子宮全摘術、さらに広く靭帯や膣も含めて切除する広汎子宮全摘術などがあり、さらに骨盤リンパ節に転移している可能性が高い場合には骨盤リンパ節郭清(取り除く)を行う場合もあります。
子宮の周囲を含めてとる手術では、骨盤神経や下腹神経といった排尿に関する神経を切断する場合もあり、その際には術後排尿障害など術後の生活の質を損ねる合併症がおこる可能性があります。当科ではできる限り神経温存し術後合併症の予防に努めていますが、より低侵襲で合併症の少ない先進医療〈腹腔鏡下広汎子宮全摘術〉の認定施設となっておりますので、希望される患者様には腹腔鏡手術も可能です。この手術は開腹術に比べ出血量が大幅に少なく、約1週間の入院で退院でき、早期の職場復帰も可能ですが、早期癌の患者様に限定されます。詳しくはこちらをご覧下さい。
また、妊娠希望のある場合には病変部である頸部のみを切除して子宮を温存する広汎子宮頸部全摘術も可能です。当科でも対応出来ますので、詳しくはこちらをご覧下さい。
2.放射線治療 全骨盤照射、局所照射(遠隔操作密封小線源治療;RALS Remote After Loading System)
放射線治療には、高エネルギーのX線やガンマ線でがん細胞を傷つけ、がんを小さくする効果があります。放射線を体の外から照射する方法(外部照射)と、腟を通して子宮頸部のがんのある部分(内部)に照射する方法(腔内照射)があります。放射線治療は、がんの根治を目的として行う場合と、手術後に補助的に行う場合があります。いずれの場合にも、子宮頸がんに対する放射線治療については、化学療法と併用した同時化学放射線治療が放射線治療単独よりも有効性が高いことが証明されてきています。
3.化学療法(抗がん剤による治療)
子宮頸がんに対する抗がん剤による治療は、主に遠隔転移のある場合や、再発した場合に行われます。プラチナ製剤を中心とした単剤あるいは多剤併用療法の有効性が複数の報告で認められています。
【参考】
* 日本産科婦人科学会 産婦人科必修知識
* 「子宮頸癌取扱い規約2012年(第3版)」
* 患者さんとご家族のための子宮頸がん・子宮体がん・卵巣がん治療ガイドラインの解説[編集]日本婦人科腫瘍学会
* 研修ノートNo.90「婦人科外来診療のための細胞診・組織診のすべて」
* 「産婦人科診療ガイドライン 婦人科外来篇」
* 国立がん研究センター がん情報サービス






















